
文/放射腫瘤科 張世宗 醫師
一直以來癌症治療包含了手術、放射線治療及藥物治療等。腫瘤放射線治療的目標是在殺滅癌細胞的同時,盡量減少對正常組織和器官的傷害,追求精確的腫瘤定位與射束劑量控制。隨著技術發展,什麼才算“精確”也在不斷升級。從早期簡單的定向放療,到現在整合影像、計算與控制的智能化系統,放射治療的進步為患者帶來明顯裨益,也更符合“以人為本”的醫療理念。
數十年前的放射治療技術相對落後,定位與射束控制都很粗糙。絕大部分治療後的患者,都不同程度地面臨皮膚灼傷、神經炎症、消化道壞死、骨髓抑制等嚴重副作用,生活品質大受影響。然而隨著影像學的快速發展,使放射腫瘤治療的精準度得到極大提高。電腦斷層CT和核磁共振MRI掃描為醫師提供人體結構的清晰描繪,更準確地定位腫瘤範圍。加上電腦治療治療計畫的大幅度進步,使得3D順型光子刀治療技術得以在臨床應用。
在1990年代,全世界迎來了放射腫瘤治療的一大發展,是強度調控放射治療技術(IMRT)的應用。它通過改變射束強度、射野形狀、方向數量等參數的調控與優化,可以非常精確地改變劑量在腫瘤和正常組織的分布情況。相較於傳統放療僅有一兩個固定治療形狀,IMRT可以擁有多達數十個小分割射野,形成高度個體化的照射分布,提高照射劑量的空間分劃率,最大限度地照射腫瘤而避免周圍正常組織。
中山醫學大學附設醫院放射腫瘤科,在當時便率先全台灣,全面引入並應用強度調控放射治療技術(IMRT)於癌症治療。在提高腫瘤局部控制率與降低病人副作用中取得了極佳的效果與成績。爾後更秉持著創辦人”醫人、醫病、醫心”的精神,耗費巨資為國人引進了第一台,具有影像導引與連續旋轉式IMRT治療功能的螺旋光子刀。此後台灣的放射治療進入了全新篇章,各家醫院也紛紛引進了各種新型態多功能的放射治療儀器。
在民國112年六月,中山附醫放射腫瘤科更在院方支持下,再度引入全國首座多元智能刀放射治療設備。多元智能刀結合多項尖端技術,使放射治療的精準度進入新的階段。它配置最新款診斷級電腦斷層CT成像系統,能清楚顯示腫瘤位置和周圍正常組織結構,大大優化治療計劃的制定。動態追踪系統則實現實時追踪腫瘤移動和變形,自動補償誤差,確保持續精準照射。最重要的是適形放療技術的運用,根據治療過程中更新的影像數據,隨時修正後續療程,實現個體化精確治療。
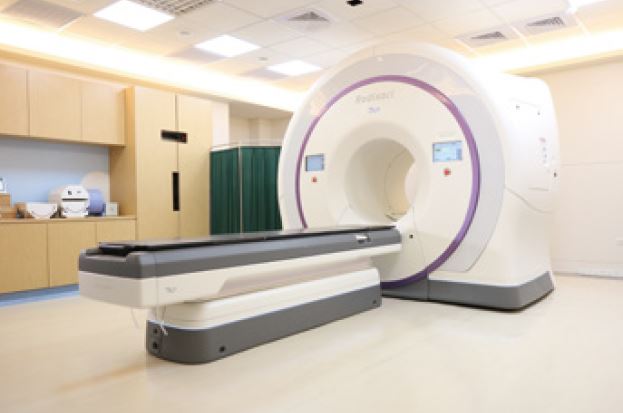
與過去僅依據初診斷影像預設一個固定治療計劃相比,多元智能刀通過適形調整,可在整個療程中動態優化射束方向、照野形狀和劑量分佈,精確度更高、副作用更少。多元智能刀還大大簡化了操作流程,減輕患者負擔。快速成像與高功率射束,縮短治療時長,同時無須配戴壓迫固定裝置即可實現精準定位,患者舒適度顯著提高。
在現代放射治療的進步背後,潛藏著無限的可能性和挑戰。未來的治療不僅將著眼於技術的精進,更將關注於患者整體福祉的提升。隨著個體化醫療和精準治療的理念逐步普及,治療方法將更加多樣化,為不同患者提供更加量身打造的治療方案。
一方面,人工智能和大數據分析在癌症治療中將發揮越來越重要的作用。通過分析大量的病例數據,我們可以更精準地預測治療效果,為患者提供最適合他們的治療方案。此外,透過持續的數據監測和分析,我們能夠實時調整治療策略,以應對腫瘤的變化和患者身體狀況的波動。
另一方面,未來的治療將更加注重患者的身心靈照顧。癌症治療是一個漫長且充滿壓力的過程,心理支持和全面化的照顧,對於提高患者的生活品質至關重要。因此,醫療團隊除了傳統醫護人員外將包括個管師、營養師與心理諮商師等,將幫助患者應對治療過程中可能遇到的身心靈等問題,進行全人化的醫療照顧。
總之,未來的放射腫瘤治療將不僅僅是技術上的進步,更是對患者整體福祉的關注和提升。這將使我們能夠不僅戰勝癌症,還能贏得更高質量的生活。












